Ποια είναι η θεραπεία του γλοιοβλαστώματος;
Η θεραπεία του γλοιοβλαστώματος περιλαμβάνει μέτρα για την ανακούφιση των συμπτωμάτων και την εξάλειψη ή μείωση του μεγέθους του όγκου. Αυτό περιλαμβάνει χειρουργική επέμβαση, ακτινοβολία και χημειοθεραπεία, το λεγόμενο πρωτόκολλο Stupp.
Χειρουργική Αφαίρεση: Η αρχική θεραπεία του γλοιοβλαστώματος περιλαμβάνει την αφαίρεση του όγκου. Απο ογκολογική σκοπιά, το χειρουργείο έχει πραγματικά νόημα μόνο αν μπορεί να αφαιρεθεί ολόκληρος ή τουλάχιστον σχεδόν ολόκληρος ο όγκος. Υφολικές εξαιρέσεις (δηλαδή χειρουργεία στα οποία αφαιρείται μόνο ένα ποσοστό του όγκου) δεν προσφέρουν σημαντικά στην πρόγνωση του ασθενούς ενώ εκθέτουν τον ασθενή στον κίνδυνο επιπλοκών του χειρουργείου και καθυστερούν περαιτέρω θεραπείες όπως η ακτινοβολία και η χημειοθεραπεία.Η τυπική προσέγγιση είναι να αφαιρεθεί όλος ή σχεδόν όλος ο όγκος, προστατεύοντας παράλληλα περιοχές του υγιούς εγκεφάλου που ελέγχουν κρίσιμες λειτουργίες όπως ο λόγος ή η κίνηση.
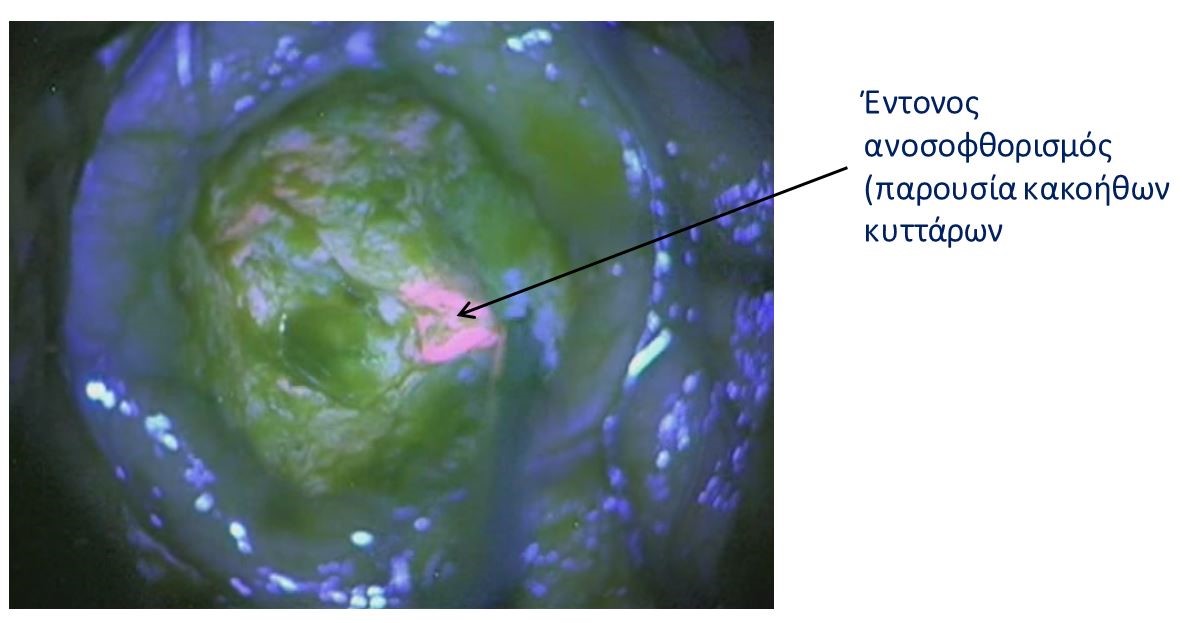
Ο νευροχειρουργός μπορεί να καθοδηγείται από μαγνητική τομογραφία στο χειρουργείο (“διεγχειρητική μαγνητική τομογραφία”) ή από μια ειδική βαφή που βοηθά στην εξέταση του όγκου υπό μικροσκόπιο κατά τη διάρκεια της χειρουργικής επέμβασης (τεχνική 5-ALA, εικόνα 1). Επίσης, αν ο όγκος είναι κοντά σε περιοχές του εγκεφάλου οι οποίες έχουν σημαντικές λειτουργίες, ενδέχεται το χειρουργείο να γίνει με τον ασθενή σε εκγρήγορση, δηλαδή ξύπνιο! Με αυτόν τον τρόπο ο νευροχειρουργός μπορεί να ελέγχει τις εγκεφαλικές λειτουργίες αξιόπιστα κατά τη διάρκεια του χειρουργείου. Μερικές φορές ο νευροχειρουργός μπορεί να συστήσει μια “λειτουργική” MRI εγκεφάλου (functional MRI) πριν από την επέμβαση, προκειμένω να καταλάβει καλύτερα πού ελέγχονται οι διαφορετικές νευρολογικές λειτουργίες (ομιλία, κίνηση) στον εγκέφαλo.
Δυστυχώς, τα γλοιοβλαστώματα, τα οποία ανήκουν στα υψηλής κακοήθειας αστροκυττώματα, έχουν πάντα μικροσκοπικά κύτταρα όγκου που αναπτύσσονται πέρα από τα όρια του όγκου. Ως εκ τούτου, ο όγκος συχνά υποτροπίαζει (δηλαδή ξαναεμφανίζεται), οπότε η ίαση είναι δύσκολη.
Η χειρουργική επέμβαση μπορεί να μην είναι εφικτή εάν ο όγκος είναι ιδιαίτερα εκτεταμένος ή αν ο ασθενής έχει ιδιαίτερα επιβεβαρυμένη υγεία. Σ’ αυτές τις περιπτώσεις, οι ασθενείς ενδεχομένως να υποβληθούν μόνο σε βιοψία και στη συνέχεια ακτινοβολία /και χημειοθεραπεία.
Ακτινοβολία: Ακόμη και όταν ολόκληρος ο όγκος φαίνεται να έχει αφαιρεθεί, τα γλοιοβλαστώματα συχνά υποτροπιάζουν. Αυτό οφείλεται στο γεγονός ότι τα καρκινικά κύτταρα έχουν αναπτυχθεί στον περιβάλλοντα υγιή εγκέφαλο και δεν μπορούν να εντοπιστούν με την μαγνητική τομογραφία. Η ακτινοθεραπεία χρησιμοποιεί ακτίνες Χ υψηλής ενέργειας και εφαρμόζεται μετά από τη χειρουργική επέμβαση για να καταστραφούν τυχόν εναπομείναντα κύτταρα όγκου.
Η ακτινοβολία γενικά δίνεται ως μια σειρά θεραπειών άπαξ ημερησίως για αρκετές εβδομάδες (συνήθως 30 συνεδρίες κατά τη διάρκεια 6 εβδομάδων). Αυτή η προσέγγιση βοηθάει στην ελαχιστοποίηση των παρενεργειών. Η περιοχή στην οποία δίνεται η ακτινοβολία (που ονομάζεται πεδίο ακτινοβολίας) υπολογίζεται προσεκτικά από έναν έμπειρο ακτινοθεραπευτή (κατά προτίμηση εξειδικευμένο στο κεντρικό νευρικό σύστημα) ώστε ο υγιής εγκέφαλος να προστατευτεί όσο το δυνατόν περισσότερο.
Οι περισσότεροι όγκοι του εγκεφάλου που υποτροπιάζουν (επανεμφανίζονται), συνήθως υποτροπιάζουν εντός 2 εκ. από την αρχική θέση του όγκου. Ως εκ τούτου, το πεδίο ακτινοβόλησης συνήθως επεκτείνεται περίπου 2 εκ. από την κοίτη της εκτομής, δηλαδή από το σημείο που αφαιρέθηκε ο όγκος.
Χημειοθεραπεία: Η χημειοθεραπεία παρεμβαίνει στην ικανότητα των ταχέως αναπτυσσόμενων κυττάρων (όπως τα καρκινικά κύτταρα) να διαιρούνται ή να αναπαράγονται. Επειδή τα κανονικά κύτταρα των ενηλίκων δεν αναπτύσσονται ενεργά, δεν επηρεάζονται από τη χημειοθεραπεία, με εξαίρεση τον μυελό των οστών (όπου παράγονται τα κύτταρα του αίματος), τις ρίζες των τριχών (θυλάκια) και τον γαστρεντερικό σωλήνα.
Το φάρμακο που χρησιμοποιείται ευρύτερα είναι η τεμοζολομίδη, η οποία λαμβάνεται από το στόμα αρχικά καθημερινά, παράλληλα με την ακτινοβολία και στη συνέχεια 5 φορές το μήνα, για 6 έως 12 μήνες.
Υποτροπή
Η πλειοψηφία των ασθενών με γλοιοβλάστωμα θα παρουσιάσουν υποτροπή δηλαδή επανεμφάνιση του όγκου. Το ποια είναι η ιδανική αντιμετώπιση σ’ αυτή την περίπτωση δεν είναι σαφές μια και δεν υπάρχουν πολλά επιστημονικά δεδομένα. Ιδανικά, η θεραπεία της υποτροπής περιλαμβάνει ένα συνδυασμό χειρουργικής επέμβασης (αν ο όγκος είναι σχετικά μικρός), ακτινοβολίας (αν έχει μεσολαβήσει ένα χρονικό διάστημα μεγαλύτερο των 6 μηνών από την τελευταία ακτινοβολία) και χημειοθεραπείας. Είναι πολύ σημαντικό, ο ασθενής με υποτροπή να αντιμετωπίζεται στα πλαίσια ενός νευροογκολογικού συμβουλίου, όπου υπάρχει συγκεντρωμένη η εμπειρία γιατρών όλων των ειδικοτήτων.
Σε μια μελέτη που διενήργησε η ελληνική ομάδα νευροογκολογίας δείξαμε ότι οι ασθενείς με γλοιοβλάστωμα οι οποίοι αντιμετωπίζονται στα πλαίσια νευροογκολογικής ομάδας και διεπιστημονικών συμβουλίων έχουν καλύτερη πορεία από τους ασθενείς οι οποίοι αντιμετωπίζονται από ένα γιατρό μόνο (Stavrinou P et al, J Neurosurg, 2018).